Les échecs d’implantation constituent une situation fréquente et souvent difficile à comprendre pour les couples engagés dans un parcours de fécondation in vitro (FIV).
Malgré des embryons transférés dans de bonnes conditions, aucune grossesse ne survient.
Cette situation peut susciter de nombreuses interrogations : l’embryon était-il de bonne qualité ? Existe-t-il un problème au niveau de l’utérus ? Faut-il réaliser des examens supplémentaires ?
Les recommandations récentes des sociétés savantes internationales, notamment celles de l’European Society of Human Reproduction and Embryology (ESHRE), permettent aujourd’hui de mieux définir ces situations et d’en optimiser la prise en charge.
Qu’est-ce qu’un échec d’implantation ?
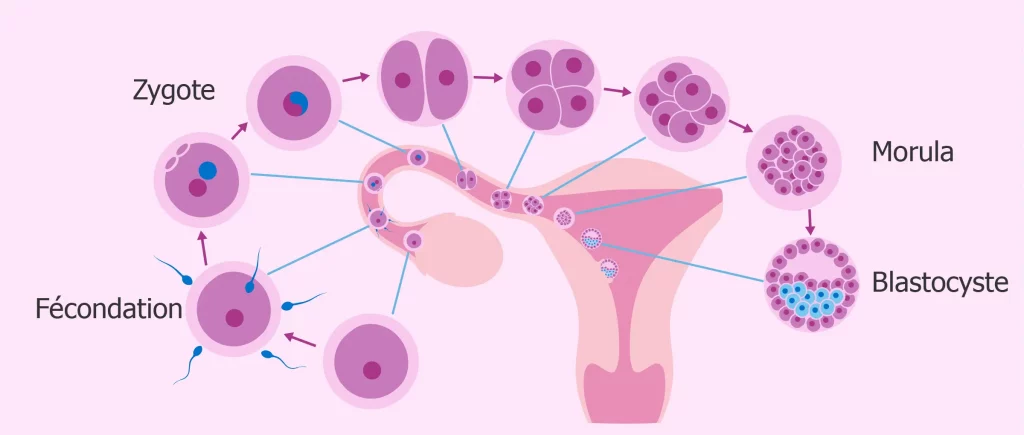
L’implantation correspond à l’étape au cours de laquelle l’embryon s’attache à l’endomètre, la muqueuse qui tapisse l’utérus.
Après la fécondation, l’embryon évolue selon plusieurs étapes :
ovocyte fécondé → embryon précoce → blastocyste → implantation dans l’endomètre.
Pour qu’une grossesse débute, plusieurs conditions doivent être réunies :
- un embryon viable
- un endomètre réceptif
- une interaction biologique correcte entre l’embryon et l’utérus.
Lorsque l’embryon ne s’implante pas après un transfert embryonnaire, on parle d’échec d’implantation.
Quand parle-t-on d’échecs d’implantation répétés ?
Il n’existe pas de définition universelle des échecs d’implantation répétés (Recurrent Implantation Failure – RIF).
Les recommandations récentes insistent sur une approche individualisée, tenant compte :
- de l’âge de la patiente
- de la qualité embryonnaire
- du nombre de transferts réalisés.
Selon les recommandations de l’ESHRE, le seuil à partir duquel un bilan spécifique peut être envisagé dépend de l’âge maternel :
- 3 transferts embryonnaires avant 35 ans
- 4 transferts entre 35 et 39 ans
- jusqu’à 6 transferts après 40 ans
NB : ces recommandations concernent des embryons sans diagnostic pré-implantatoire des aneuploïdies.
Cette approche tient compte du fait que la proportion d’embryons chromosomiquement anormaux augmente avec l’âge.
Quelle est la fréquence des échecs d’implantation ?
Les véritables situations d’échecs d’implantation répétés restent relativement rares.
On estime qu’elles concernent environ 10 % des couples ayant recours à la FIV.
Lorsqu’on analyse les transferts d’embryons chromosomiquement normaux (euploïdes), les résultats sont encore plus rassurants : la majorité des patientes obtient une implantation après quelques transferts.
Ces données suggèrent que la majorité des échecs d’implantation sont liés à des anomalies
embryonnaires, souvent aléatoires.
Quelles sont les causes possibles des échecs d’implantation ?
Les échecs d’implantation sont généralement multifactoriels.
Ils peuvent être liés à plusieurs catégories de facteurs.
Principales causes d’échec d’implantation
| Catégorie | Causes possibles |
| Facteurs embryonnaires | Anomalies chromosomiques (aneuploïdies), qualité ovocytaire, fragmentation ADN spermatique. |
| Facteurs utérins | Polypes, fibromes sous-muqueux, synéchies, malformations utérines. |
| Réceptivité endométriale | Décalage de la fenêtre d’implantation, endomètre insuffisamment réceptif. |
| Endométrite chronique | Inflammation persistante de l’endomètre. |
| Facteurs endocriniens | Dysfonction thyroïdienne, hyperprolactinémie, troubles hormonaux. |
| Troubles de la coagulation | Syndrome des antiphospholipides, thrombophilies (facteur V, facteur II…) |
| Facteurs immunologiques | Anomalies de l’interaction immunitaire materno-embryonnaire. |
1. Les facteurs embryonnaires
Les anomalies embryonnaires constituent la cause la plus fréquente d’échec d’implantation.
Même lorsqu’un embryon semble morphologiquement de bonne qualité, il peut présenter des anomalies chromosomiques appelées aneuploïdies.
La fréquence de ces anomalies augmente avec l’âge maternel.
Dans certaines situations, un diagnostic génétique préimplantatoire (PGT-A) peut être proposé afin de sélectionner les embryons chromosomiquement «équilibrés ».
2. Les facteurs utérins
Certaines anomalies anatomiques de la cavité utérine peuvent perturber l’implantation :
- polypes endométriaux
- fibromes sous-muqueux
- synéchies utérines
- malformations utérines.
L’exploration de la cavité utérine constitue donc une étape importante du bilan.
3. Les troubles de la réceptivité endométriale
L’endomètre doit être dans un état optimal pendant une période spécifique appelée fenêtre d’implantation.
Dans certaines situations, cette fenêtre peut être légèrement décalée ou l’endomètre peut présenter des anomalies fonctionnelles.
4. L’endométrite chronique
L’endométrite chronique correspond à une inflammation persistante de l’endomètre.
Elle peut être associée à une diminution des taux d’implantation et de grossesse.
Le diagnostic repose généralement sur une biopsie endométriale.
5. Les facteurs endocriniens
Certaines anomalies hormonales peuvent également altérer l’implantation embryonnaire.
Les principales anomalies recherchées comprennent :
- dysfonction thyroïdienne
- hyperprolactinémie
- troubles hormonaux pouvant perturber la maturation endométriale.
6. Les troubles de la coagulation
Certaines anomalies de la coagulation peuvent perturber la vascularisation placentaire précoce.
Les principales anomalies étudiées sont :
- syndrome des anticorps antiphospholipides
- thrombophilies héréditaires
- mutation du facteur V Leiden
- mutation du facteur II (prothrombine).
Le rôle exact de ces anomalies dans les échecs d’implantation reste discuté, mais elles peuvent être recherchées dans certaines situations.
Quel bilan proposer en cas d’échecs d’implantation ?
Les recommandations internationales préconisent une approche progressive et personnalisée du bilan.
L’objectif est d’identifier les causes potentiellement corrigeables.
Bilan étiologique de première intention
Exploration anatomique :
- échographie pelvienne
- hystérosonographie
- hystéroscopie diagnostique
afin de rechercher :
- polypes
- fibromes
- synéchies
- malformations utérines
Bilan biologique
Un bilan sanguin peut inclure :
- bilan hormonal
- bilan thyroïdien
- bilan vitaminique
- bilan immunologique.
Recherche de thrombophilie
Dans certaines situations :
- anticorps antiphospholipides
- mutation du facteur V
- mutation du facteur II.
Bilan génétique
Dans certains cas :
- caryotype des deux partenaires
afin de rechercher une anomalie chromosomique parentale.
Examens de seconde intention
Lorsque le bilan initial est normal, certains examens spécialisés peuvent être envisagés :
- biopsie endométriale pour rechercher une endométrite chronique
- tests de réceptivité endométriale
- analyse génétique embryonnaire (PGT-A). ( Non autorisé en France).
Quels traitements peuvent être proposés ?
La prise en charge dépend des causes identifiées.
Les stratégies peuvent inclure :
- correction des anomalies utérines
- optimisation du protocole de stimulation ovarienne
- amélioration du support hormonal
- sélection embryonnaire.
Les recommandations internationales soulignent qu’il faut éviter l’utilisation systématique de traitements non validés scientifiquement.
Quel est le pronostic ?
Même après plusieurs échecs, les chances de grossesse restent généralement favorables.
Les probabilités cumulées de grossesse augmentent avec le nombre de transferts.
Une analyse personnalisée de chaque situation permet d’optimiser les chances de succès lors des tentatives suivantes.
Conclusion
Les échecs d’implantation représentent une situation complexe mais relativement rare.
La majorité des échecs est liée à des anomalies embryonnaires, souvent aléatoires.
Les recommandations récentes encouragent :
- une approche individualisée
- un bilan progressif et ciblé
- l’utilisation de stratégies thérapeutiques fondées sur les données scientifiques.
L’objectif est d’optimiser les chances de grossesse tout en évitant les explorations ou traitements inutiles.
Références bibliographiques
European Society of Human Reproduction and Embryology (ESHRE) Working Group on Recurrent Implantation Failure.
Recurrent implantation failure: evidence-based recommendations.
Human Reproduction Open. 2023.
https://doi.org/10.1093/hropen/hoad002
Cimadomo D, Craciunas L, Vermeulen N, et al.
Definition, diagnostic and therapeutic options in recurrent implantation failure:
an international survey of clinicians and embryologists.
Human Reproduction Open. 2021.
https://doi.org/10.1093/hropen/hoab039
Pirtea P, de Ziegler D, Poulain M, et al.
Rate of true recurrent implantation failure is low: results from a large cohort of
single euploid blastocyst transfers.
Fertility and Sterility. 2021.
https://doi.org/10.1016/j.fertnstert.2020.08.1420
